Papel de la microbiota intestinal en el tratamiento contra el cáncer
- La microbiota intestinal está compuesta por bacterias comensales y otros microorganismos que viven en las barreras epiteliales. Estas bacterias influyen en diversas funciones fisiológicas como el mantenimiento de la homeostasis local, la regulación del metabolismo, la hematopoyesis, la inflamación, la inmunidad…
- También se ha demostrado que la microbiota está implicada en la iniciación, progresión y diseminación del cáncer. Modula la respuesta a la terapia contra el cáncer y la susceptibilidad de padecer efectos secundarios.
Ha habido un gran progreso en el tratamiento contra el cáncer. Sin embargo, aún hay una proporción significativa de pacientes que no responden bien a los tratamientos. Los estudios clínicos sugieren que la composición de la microbiota regula la eficacia de los tratamientos anticancerígenos y que enfocarse en esto puede mejorar o reducir los efectos adversos.
Quimioterapia y microbiota
Los fármacos citotóxicos se clasifican según su mecanismo de acción. Muchos de ellos tienen efectos antitumorales debido a su efecto sobre la integridad del ADN y el proceso de división celular. La citotoxicidad puede afectar también a otros compartimentos como la mitocondria o la membrana celular. La quimioterapia no es específica y su uso está siempre asociado a una significante toxicidad en los tejidos que tienen un ratio de reemplazamiento celular alto.
Estos fármacos son extremadamente tóxicos, por lo que dañan la mucosa de la barrera intestinal permitiendo la entrada de bacterias activadoras de procesos inmunológicos como la inflamación. Gracias a diversos estudios, es posible pensar que la composición de la microbiota modula tanto los efectos tempranos citotóxicos como la respuesta inmune adaptativa, posiblemente por mecanismos distintos.
Radioterapia y microbiota
Muchos pacientes con cáncer también reciben radioterapia ionizante (RTX) que es genotóxico para las células tumorales y puede curar ciertos cánceres locales. Sin embargo, la radiación ionizante también afecta a células no irradiadas, efecto conocido como efecto bystander en células cercanas; la respuesta sistémica radio-adaptativa, incluyendo inflamación y otras reacciones inmunológicas; e inestabilidad genómica.
Lactobacillus rhamnosus GG
Puede proteger la mucosa intestinal de la toxicidad de la quimioterapia y la radioterapia. De hecho, los probióticos se han visto que son beneficiosos en la prevención de enteropatías causadas por radiación.
L. acidophilus, B. bifidum, Lactobacillus casei y Streptococcus spp.
Pueden tener un efecto protector contra la toxicidad intestinal producida por la radiación.
Inmunoterapia y microbiota
Los avances en inmunoterapia han demostrado una respuesta inmune en el paciente de larga duración. Sin embargo, aún tiene ciertas limitaciones debido a las variaciones de respuesta de los distintos pacientes y las diferentes susceptibilidades a los distintos tipos de tumores.
La alteración de la microbiota debido a tratamientos terapéuticos como pueden ser antibióticos, probióticos y prebióticos pueden servir para modular la respuesta a la inmunoterapia.
Estudios recientes han reportado la asociación de la microbiota intestinal con la regulación de la eficacia de terapias antitumorales anti-CTLA4 y anti-PDL1. La presencia de ciertas cepas estimula la respuesta terapéutica y previene posibles efectos adversos como la colitis. En bastantes pacientes con cáncer, la inmunidad antitumoral está inactiva o suprimida pero puede reactivarse liberando los frenos que los tumores usan para escapar de dicha inmunidad. La variación en el grado de sensibilidad y el fracaso en determinados cánceres sigue siendo una gran preocupación. Además, algunos inhibidores de los puntos de control pueden inducir efectos adversos.
Retos terapéuticos futuros
Cabe señalar que la mayoría de los estudios hechos en este campo de estudio se han desarrollado con ratones, por esto la traslación de los resultados encontrados a la clínica es un reto que debe abordarse.
La identificación de la composición de la microbiota más favorable a ciertas situaciones clínicas requerirá una extensa base de datos clínicos con un análisis profundo sobre la correlación de las diferentes especies de bacterias y las respuestas clínicas. Cuando se hayan establecido las composiciones favorables para cada condición clínica, el siguiente reto será averiguar cómo modificar la microbiota del paciente.
Debido a su gran resistencia y estabilidad frente a cambios, podremos utilizar la composición de la microbiota como biomarcadores, herramientas de diagnóstico con posibilidad de diana terapéutica. El último reto sería el descubrimiento de las especies o combinación de ellas que pudieran reducir la toxicidad sistémica y promover la terapia anticancerígena.
Amazon y la industria farmacéutica…
La transformación digital es actualidad. Muchos estamos de acuerdo en qué o se integran las nuevas tecnologías en los laboratorios o se terminará desbancado en un sector tan competitivo como el de la salud. Nadie se puede permitir estar al margen de estos avances. Por esto, muchos laboratorios ya han iniciado el cambio, pero ¿cuál de ellos se pondrá a la vanguardia de la tecnología? ¿Será la digitalización uno de los aspectos imprescindibles a tener en cuenta para la buena valoración de las compañías? ¿Podrán otras empresas no dedicadas a la salud, como es el caso de Amazon, capaces de destronar a gigantes farmacéuticos?
Disrupción de Amazon en el sector salud
Ya hace unos años que el gigante del e-commerce tiene el punto de mira en el sector salud. Y es que sus acciones lo delatan. La compra de empresas dedicadas al suministro de medicamentos online, como por ejemplo PillPack, una farmacia online que envía la medicación y la lleva a tu casa* marca el comienzo de un gran cambio.
De hecho, Amazon ya mantiene relaciones con fabricantes de genéricos e incluso baraja la opción de crear una compañía destinada a la reducción de los costes sanitarios, por ahora exclusiva para sus empleados. Cabe pensar que sería una prueba piloto exportable a todos los americanos, y más adelante al resto del mundo.
La cadena de suministros ¿amenazada por las nuevas tecnologías?
La digitalización está penetrando en todos los sectores. Según José Luis Nueno, profesor del IESE, en España, la entrada en el sector farmacéutico se prolongaría hasta el 2025. En un futuro, la gente podrá pedir su medicación mediante Alexa®, el asistente virtual de Amazon. Recientemente se ha anunciado que Alexa® ya incorpora habilidades de compliance con lo cual podrá trabajar junto con los HCP con tal de almacenar información sobre prescripciones, registros de análisis de sangre, citas con el médico, etc.
El proceso de cambio se desarrollaría en fases: lo primero sería desarrollar las capacidades necesarias para tener las bases del cambio (como sucede en cualquier proceso de transformación), como por ejemplo el proceso de recetas de la Seguridad Social. Seguidamente sería crear una infraestructura suficiente para soportar dicho cambio, y para finalizar, mantener relaciones con los fabricantes de genéricos y con los fabricantes de marcas. Con esto, se obtendría una mejor experiencia del consumidor y la reducción de sus gastos (Gráfica 1).
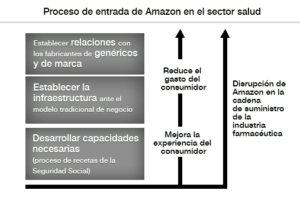
Gráfica 1. Cómo entrará Amazon en el sector
Esto comportará la entrada de un modelo de compra de gran simplicidad para todo el público. Sin embargo, es un reto bastante ambicioso a todos los niveles, y sobre todo en España donde la regulación actual no lo permite**.
Si los consumidores, en mayor parte enfermos crónicos y ancianos, pudiesen conseguir sus medicamentos de prescripción online, ¿qué pasaría con las farmacias? ¿Está en riesgo la venta directa, la cual es el canal de venta más importante para todos los laboratorios hoy en día?
La industria ante la digitalización
En buena parte pensamos que la industria está haciendo sus deberes en cuanto a la adopción de nuevas tecnologías y la digitalización de sus procesos. Pero, ¿es suficiente?, ¿lo ha hecho en todos los campos y procesos?
La cadena de suministros en España está anclada a métodos tradicionales, y por ahora en el sector salud, el canal de ventas mediante e-commerce es inexistente. De momento, la industria no ha advertido de este nuevo paradigma, y tampoco parece ser un tema del que ocuparse por ahora. Sin embargo, AECOC (Asociación de fabricantes y distribuidores), ya advierte al sector de una necesaria digitalización en esta área. Ciertamente, ya hay algunos laboratorios que integran las nuevas tecnologías en sus procedimientos de manera que se avanzan al resto del sector, como es el caso de Esteve, el cual ha llevado a cabo con éxito la digitalización de la cadena de suministro y la planificación de la producción.
Por ahora, la industria ha incorporado la tecnología en diferentes áreas como por ejemplo en la manufactura de sus productos o en la comunicación con sus clientes. También nos son familiares los conceptos de eClinical, eTrial, eSubmissions, eCTD, todos ellos conceptos referentes a la digitalización del proceso en cuestión. Cada vez se incluyen más perfiles digitales dentro de las plantillas y todo hace pensar que la transformación digital ya está ocurriendo a pesar de que la industria farmacéutica siempre haya sido una de las más reticentes a los cambios. Gran parte de las empresas de salud dice disponer de recursos para tal transformación aunque suponga una gran inversión de recursos. Aun así, muy pocas tienen un plan de acción concreto al respeto.
Sin embargo, la industria dispone de herramientas para poder lograrlo poco a poco. Hablamos de las empresas que ofrecen servicios a los laboratorios de estructura más ágil dónde los cambios y las nuevas tecnologías están presentes en el día a día y permiten alcanzar una mayor adaptación y profundización en entornos digitales. Para Et al. por ejemplo, esta área de negocio es bastante representativa. Con la digitalización farmacéutica (Pharma 4.0) se puede llevar la eficiencia, la productividad y la calidad necesaria a un nivel superior.
¿Cree Ud. que la industria está haciendo lo suficiente respecto a la digitalización del sector (IT, impresoras 3D, inteligencia artificial, robótica, drones, big data) o piensa que por ahora no es una necesidad?
* En EE.UU está permitido, en España tenemos regulaciones diferentes respeto al suministro de medicamentos.
** Según normativa europea en la Directiva 2011/62/UE, la venta online de medicamentos sujetos a prescripción médica está prohibida, y en España La Ley 29/2006, de 26 de julio, de garantías y uso racional de los medicamentos y productos sanitarios, regula la venta a distancia al público, a través de sitios web, de medicamentos de uso humano no sujetos a prescripción médica.
En el Día Mundial de las Personas con Discapacidad celebramos la apertura del primer supermercado en Cataluña gestionado íntegramente por personas discapacitadas
Casi coincidiendo con el Día Mundial de las Personas con Discapacidad, abre en Manresa el primer supermercado de Cataluña gestionado íntegramente por personas discapacitadas.
Significado de ser discapacitado
Según el Diccionario de la Lengua Española (RAE) una discapacidad se define como la condición de discapacitado. La RAE define el término “discapacitado” como: “Dicho de una persona: Que padece una disminución física, sensorial o psíquica que la incapacita total o parcialmente para el trabajo o para otras tareas ordinarias de la vida.
Las Naciones Unidas, en cambio, usan esta otra definición: “La discapacidad es una condición que afecta el nivel de vida de un individuo o de un grupo. El término se usa para definir una deficiencia física o mental, como la discapacidad sensorial, cognitiva o intelectual, la enfermedad mental o varios tipos de enfermedades crónicas”.
Datos destacables
- Más de mil millones sufre algún tipo de discapacidad (una de cada siete)
- Más de cien millones de discapacitados son niños
- Los niños con discapacidad tienen cuatro veces más posibilidades de ser víctimas de algún tipo de violencia
- El 80% de las personas con discapacidad viven en los países en desarrollo
- El 50% de las personas con discapacidad no tienen acceso a la sanidad
- 160 países han firmado la Convención sobre los Derechos de las Personas con Discapacidad
¿Por qué un Día de las Personas con Discapacidades?
Las personas con discapacidad, definidas también como “la minoría más amplia del mundo”, suelen tener menos oportunidades económicas, peor acceso a la educación y tasas de pobreza más altas. Eso se debe principalmente a la falta de servicios que les puedan facilitar la vida (como acceso a la información o al transporte) y porque tienen menos recursos para defender sus derechos. A estos obstáculos cotidianos se suman la discriminación social y la falta de legislación adecuada para proteger a los discapacitados. Está ampliamente demostrado que, una vez eliminados los obstáculos a la integración de las personas discapacitadas, éstas pueden participar activa y productivamente a la vida social y económica de sus comunidades. Por ello es necesario eliminar las barreras de la asimilación de los discapacitados a la sociedad.
El Día Internacional de las Personas con Discapacidad existe, precisamente, para promover los derechos y el bienestar de las personas con discapacidades en todos los ámbitos de la sociedad y el desarrollo, así como concienciar sobre su situación en todos los aspectos de la vida política, social, económica y cultural.
Por este motivo y teniendo muy cerca el Día Mundial de las Personas Discapacitadas celebramos la apertura, este pasado Jueves en Manresa, de un supermercado integrado íntegramente por personas con discapacidad intelectual y física, el primero en Cataluña de estas características.
Este proyecto ha sido posible gracias a la colaboración de la empresa Caprabo y la fundación Ampans, que hace más de 50 años que trabaja con personas con discapacidad intelectual. El nuevo supermercado dará trabajo a 10.000 personas y ha supuesto una inversión inicial de 250.000 euros por parte de Ampans. Su director general, Toni Espinal confía que este sea el primer proyecto de un largo recorrido con la compañía de supermercados.
El objetivo principal de la fundación Ampans es dar trabajo e inserir a las personas que sufren algún tipo de discapacidad. Toni Espinal ha contado que las personas con una discapacidad física ocuparán un sitio de más responsabilidad como las posiciones de encargado o cajeros, mientras que los trabajadores con discapacidades intelectuales se encargarán de trabajos de reposición de material, básicamente.
Espinal es optimista respecto al proyecto y confía en que, si funciona, una vez los trabajadores estén formados “puedan trabajar en otros supermercados de Caprabo” y, al mismo tiempo, “tengan capacidad para abrir nuevas franquicias similares para continuar generando ocupación”.
Los usuarios que han empezado este Jueves a trabajar en este supermercado se mostraban muy satisfechos aunque también aseguraban tener “un poco de miedo” para que todo salga bien. También se muestran muy confiados con su futuro, como expresa Meritxell Garcia, una manresana de 30 años y trabajadora del supermercado, “este es un paso más para un futuro mejor y para que la gente de la calle vea que los discapacitados no nos limitamos a nada y que podemos trabajar como camareras o hasta abrir un supermercado”. Olga Martínez, con un problema en la espalda relata que “tiene limitaciones de movimiento y por ese motivo le costaba mucho encontrar trabajo” a la vez que agradece a Ampans que “le abrieran las puertas” y le permitieran encontrar un lugar de trabajo adecuado para su incapacidad física.
Estadísticas Mundiales sobre VIH y estrategias para reducirlas
ESTADÍSTICAS MUNDIALES SOBRE EL VIH (vía ONUSIDA)
- 76.1 Millones (65.2 Millones – 88.0 Millones) de personas contrajeron la infección por VIH desde el comienzo de la epidemia.
- 35.0 Millones (28.9 – 41.5 Millones) de personas fallecieron a causa de enfermedades relacionadas con el sida desde el comienzo de la epidemia.
- 36.7 Millones (30.8 Millones – 42.9 Millones) de personas vivían con VIH en 2016 en todo el mundo.
- 1.8 Millones (1.6 Millones – 2.1 Millones) de personas contrajeron la infección por VIH en 2016.
- 1 Millón (1.6 Millones – 2.1 Millones de personas fallecieron a causa de enfermedades relacionadas con el sida en 2016.
Personas que viven con VIH
- De los 36.7 Millones de personas que vivían con VIH en 2016, 34.5 Millones son adultos, 17.8 Millones son mujeres mayores de 15 años y 2.1 Millones son niños, menores de 15 años.
- Con datos de Junio 2017, 20,9 Millones de personas tenían acceso a la terapia antirretroviral, un aumento con relación a los datos de años anteriores.
- En 2016, alrededor del 53% de las personas que vivían con el VIH tuvieron acceso al tratamiento.
- En 2016, alrededor del 76% de las mujeres embarazadas que vivían con VIH tuvieron acceso a medicamentos antirretrovirales para evitar la transmisión del VIH a sus hijos.
Nuevas infecciones por el VIH
- 1.8 Millones de personas contrajeron la infección por VIH en 2016
- Desde 2010, las nuevas infecciones por VIH en adultos descendieron alrededor de un 11%, desde 1.9 Millones hasta 1.7 Millones en 2016
- En niños, descendieron un 47% desde 2010, desde 300.000 hasta 160.000 en 2016.
Muertes relacionadas con el sida
- Desde el pico alcanzado en 2005, los casos de muertes relacionadas con el sida se han reducido en un 48%.
Sin duda, el mejor tratamiento posible es el propio diagnóstico de la enfermedad tan pronto como sea posible.
En 2015 la compañía francesa AAZ obtuvo la marca CE de la primera autoprueba sanguínea para la detección del VIH. Esta autoprueba se fabrica en Francia y es distribuida por los laboratorios Mylan. Según la ONG gTt-VIH (grupo de trabajo sobre tratamientos del VIH) y Diariofarma, pronto se podría autorizar su comercialización en España. Esto supondría su dispensación en farmacias sin necesidad de presentar una prescripción médica, por lo que las personas que así lo deseen, podrán comprar un kit de autotest de VIH, y hacerse la prueba de forma anónima y confidencial, en la intimidad de su casa.
Recientemente el Consejo General de Colegios Oficiales de Farmacéuticos (CGCOF) firmó un convenio de colaboración con la Dirección General de Salud Pública, Calidad e Innovación del Ministerio de Sanidad, Servicios Sociales e igualdad, por el que se fomentarán las acciones para el diagnóstico precoz del VIH en farmacias, mediante la edición de guías y otros documentos informativos que sirvan de actualización de conocimientos y la formación de los farmacéuticos en base a la mejor evidencia científica. De esta manera, explican desde el CGCOF “los farmacéuticos comunitarios se prepararán para proporcionar el mejor servicio sanitario en la detección precoz del VIH entre la población, ante la futura aprobación de la norma que permitirá dispensar sin receta en farmacias los productos sanitarios de autodiagnóstico del VIH”
El presidente del Consejo General de Farmacéuticos, Jesús Aguilar, ha subrayado que “permitirá aprovechar la amplia cobertura y profesionalidad de la red de farmacias para promover la detección precoz del VIH, complementando así los programas de diagnósticos que se están desarrollando ya en farmacias con la colaboración de diferentes comunidades autónomas”.
Además, añade que la iniciativa potenciará aún más “la labor de salud pública que realizan las farmacias en el ámbito de la detección precoz y los cribados, como ocurre con el cáncer de colon”.
La directora general de Salud Pública, Elena Andradas, ha señalado que la incorporación de las pruebas de autodiagnóstico de VIH es una estrategia más de la oferta ya disponible y que contribuirá a la disminución del diagnóstico tardío, lo cual es una prioridad.
Esta nueva estrategia, viene abalada por un grupo de investigadores de Nueva York, que examinó los datos facilitados por las personas que se realizaron el autotest y, posteriormente, la prueba confirmatoria (una muestra de 8.032 personas). Los resultados del estudio muestran el alto porcentaje de hombres que tienen sexo con hombres (HSH) que se realizan el autotest de VIH y la pronta confirmación del resultado y la vinculación con los servicios de salud.
Día de la Adherencia 2017: ¿Qué acciones se están ejecutando para mejorar la adherencia y cómo afectarán a la vida de las personas?
Las estadísticas señalan que alrededor del 50% de los pacientes crónicos no son adherentes a los tratamientos prescritos.
No hay que confundir adherencia con el cumplimiento y la persistencia: La OMS definió en 2003 el término adherencia como “el grado en que la conducta de un paciente, en relación con la toma de medicación, el seguimiento de una dieta o la modificación de hábitos de vida, se corresponde con las recomendaciones acordadas con el profesional sanitario”. El cumplimiento hace alusión al grado en el que un paciente actúa de acuerdo con la dosis, la pauta posológica y el plazo prescrito, por consiguiente, el incumplimiento terapéutico supone que el paciente no sigue ni cumple correctamente, bien por abuso o por omisión, las indicaciones terapéuticas recibidas. Y esto incluye, tanto la medicación, la dieta, la modificación de hábitos o la asistencia a consulta médica. La persistencia está relacionada con el tiempo durante el cual el paciente continúa con el tratamiento, es decir, el tiempo que transcurre desde el inicio hasta la interrupción.
En definitiva, para que un paciente sea adherente debe ser a su vez cumplidor y persistente.
La adherencia es uno de los principales condicionantes de la efectividad de los tratamientos, con lo cual las consecuencias de la falta de adherencia son múltiples y sus repercusiones muy variables: disminución de la calidad y de la esperanza de vida, infecciones difíciles de tratar, peor control de las enfermedades e incremento de sus complicaciones, lo que repercute en un aumento de los ingresos hospitalarios, de las consultas y pruebas complementarias, con el consiguiente gasto sanitario. Y, además se produce un innecesario almacenamiento domiciliario de medicamentos.
Se desarrolló un modelo de Markov para la enfermedad cardiovascular (ECV) con el objetivo de estimar los impactos sanitarios (menor incidencia de eventos adversos y muertes evitadas) y los impactos económicos (costes sanitarios directos evitados) derivados de incrementos en la adherencia. El principal resultado obtenido es que aumentar en un punto porcentual la adherencia supondría 1.291 muertes menos y permitiría evitar 1.108 eventos cardiovasculares. Si la mejora de la adherencia fuera de diez puntos se llegaría a evitar más de 8.700 muertes y hasta 7.650 eventos cardiovasculares, con un gasto sanitario directo evitable de 75 millones de euros.
En España se han realizado distintas iniciativas dirigidas a la mejora del cumplimiento en los pacientes crónicos, pluripatológicos y polimedicados. En general, se trata de programas de intervención multidisciplinar, en los que la acción conjunta de médicos, enfermeros y farmacéuticos tiene como objetivo mejorar la adherencia de estos pacientes.
Pero para que un paciente mejore su adherencia debe adquirir un papel activo en el proceso de gestión de su enfermedad, aumentar su autonomía e incrementar su capacidad de autocuidado. Es necesario que conozca la enfermedad y la entienda, así como el tratamiento prescrito y la importancia de cumplirlo. Además, es clave que exista una relación con el médico, y el resto de profesionales sanitarios. Así se concibe el Plan de Adherencia al Tratamiento (promovido por Farmaindustria) que se estructura en un pilar básico y eje fundamental de todas las actuaciones y cinco pilares estratégicos:
- Optimizar el proceso de la prescripción médica para favorecer la adherencia. Incluye dedicar a cada paciente el tiempo necesario, alcanzar un buen acuerdo terapéutico médico-paciente e individualizar los tratamientos. En este sentido los sistemas de prescripción electrónica ya representan un importante avance y facilitan al médico prescribir a cada paciente el medicamento que considere más adecuado para su problema de salud.
- Concienciar sobre la importancia de la adherencia. Pretende incluir objetivos específicos en materia de adherencia dentro de las políticas sanitarias, poner en valor el medicamento y su uso responsable (campañas de concienciación) e identificar, definir y transmitir mensajes clave para pacientes de mayor riesgo.
- Establecer un programa de adherencia terapéutica. Incluye iniciativas como promover un algoritmo de medición de la adherencia, definir protocolos de coordinación y actuación de los profesionales ante pacientes con sospecha de perfil incumplidor y mejorar el seguimiento del paciente.
- Reducir la complejidad del régimen terapéutico. Pretende poner en valor las preferencias del paciente en el circuito de prescripción y dispensación, optimizar y simplificar los tratamientos y evitar pérdidas de adherencia por motivo de confusión.
- Incrementar la autogestión y el empoderamiento del paciente, facilitando la autogestión a través de las nuevas tecnologías, involucrando al paciente en la toma de decisiones, fomentando la labor de las asociaciones de pacientes
- Implementar un sistema de información del cumplimiento terapéutico. Necesario establecer una metodología para la recogida de información sobre adherencia, desarrollar un sistema de información de la adherencia y su impacto y establecer una plataforma de estudios de adherencia terapéutica en el sistema sanitario.
De acuerdo con este plan podemos definir la farmacia como el primer peldaño para garantizar el correcto cumplimiento terapéutico. El papel del farmacéutico para favorecer este cumplimiento terapéutico es clave por varias razones:
- Su accesibilidad y disponibilidad.
- La farmacia como el centro sanitario más inmediato y más cercano para la mayoría de los pacientes. Comprobar que el paciente está retirando la medicación de acuerdo con la prescripción realizada por su médico o seguimiento.
- El farmacéutico en su papel de profesional sanitario especialista en medicamentos. Reforzar mensajes de educación para la salud
- La relación de confianza y seguridad entre el farmacéutico y el paciente permite una comunicación más fácil.
- Preparación de Sistemas Personalizados de Dosificación (SPD).
En definitiva, la información y el seguimiento por parte del farmacéutico del tratamiento farmacológico a través de la Atención Farmacéutica son imprescindibles para el uso racional del medicamento. Organismos internacionales como el Consejo de Europa o la Organización Mundial de la Salud, apuestan por potenciar el papel del farmacéutico en el seguimiento y control de los tratamientos, en coordinación con los médicos.
En relación a mejorar la adherencia con la aplicación de nuevas tecnologías, recientemente la FDA ha aprobado una nueva medida para controlar la adherencia de los pacientes: La píldora digital: Abilify MyCite, la cuál han desarrollado la compañía farmacéutica japonesa Otsuka y la compañía de servicios médicos digitales Proteus Digital Health. La aprobación del primer medicamento en Estados Unidos con un sensor ingerible adherido a la tableta para monitorizar su ingesta «puede tener un gran potencial para mejorar la salud pública», según Ameet Sarpatwari, instructor en medicina de la Escuela de Medicina de Harvard.
El aripiprazol está aprobado para el tratamiento de la esquizofrenia y con este sistema adherido se puede controlar si la medicación ha sido tomada. El sistema funciona mandando un mensaje des del sensor de la tableta a un parche y el parche, a su vez, transmite la información a una APP del Smartphone del paciente. Los pacientes pueden dar permisos a sus cuidadores, enfermeras o médicos para acceder a la información a través de un portal web.
La mejora del cumplimiento es una inversión rentable que evitará costes excesivos a los sistemas de salud que ya están al límite, y mejorará la vida de las personas con enfermedades crónicas.
15 Noviembre: Día Mundial EPOC. La prevención sigue siendo el mejor tratamiento
La enfermedad pulmonar obstructiva crónica (EPOC) se define, según la Organización Mundial de la Salud (OMS), como una enfermedad pulmonar progresiva caracterizada por una reducción persistente del flujo de aire. Puede causar disnea (dificultad para respirar, al principio asociada al esfuerzo pero que aumenta con el tiempo hasta aparecer en reposo) y predispone a padecer exacerbaciones y enfermedades graves.
Es una enfermedad que no siempre se llega a diagnosticar y es potencialmente mortal. Se estima que en 2015 murieron por esta causa cerca de 3 millones de personas en todo el mundo (según datos de la OMS), lo cual representa un 5% de todas las muertes registradas ese año.
La EPOC tiene una evolución lenta y generalmente se hace evidente a partir de los 40 o los 50 años de edad. Sus síntomas más frecuentes son la disnea, la tos crónica y la expectoración. A medida que la enfermedad empeora, los esfuerzos del día a día como subir unos cuantos escalones o llevar una maleta, o incluso las actividades cotidianas, pueden hacerse muy difíciles. Los pacientes sufren frecuentes exacerbaciones, estos episodios pueden ser muy incapacitantes, requieren atención médica de urgencia (incluso hospitalización) y, en ocasiones, pueden ser mortales.
Su diagnóstico se hace en base a los síntomas mencionados y se confirma mediante una espirometría, que mide el volumen de una espiración efectuada con un máximo esfuerzo y la rapidez con la que se espira el aire.
No se cura. El mejor tratamiento es, precisamente, su prevención. Existen múltiples factores de riesgo que podemos evitar con los que se retrasaría la evolución de la enfermedad y reduciría la mortalidad:
- Si fuma, dejarlo es la mejor manera de reducir el daño pulmonar y asegurarse de que nadie fume en casa
- Reducir la contaminación atmosférica eliminando el humo de la chimenea y otros irritantes
- Manejar el estrés en su estado de ánimo
- La disponibilidad de opciones terapéuticas para la EPOC varía según los recursos. Dentro de los medicamentos empleados para tratar la EPOC se incluyen:
- Inhaladores (broncodilatadores) – Medicamentos de alivio rápido para ayudar a abrir las vías respiratorias
- Esteroides inhalados o fármacos de control, para reducir la inflamación pulmonar
- Antiinflamatorios para reducir la hinchazón en las vías respiratorias
- Ciertos antibióticos por tiempo prolongado
- En casos graves o durante reagudizaciones, es posible que sean necesarios:
- Esteroides por vía oral o intravenosa
- Broncodilatadores a través de un nebulizador
- Oxigenoterapia, en caso de nivel bajo de oxígeno en la sangre
- Asistencia durante la respiración desde una máquina a través de una máscara o sonda endotraqueal
- Rehabilitación pulmonar
- Camine para aumentar la fuerza, aumentando poco a poco la distancia que camina y comentándolo con su médico para saber cuánto puede caminar
- Evitar el aire muy frío o el clima muy caliente
- Alimentación saludable: Coma alimentos como pescado, carne de aves, al igual que frutas y verduras.
- En casos muy graves, existe cirugía para tratar la EPOC
La EPOC es una de las enfermedades pulmonares que genera más consultas en Atención Primaria, ocasionando un elevado consumo de recursos sanitarios. Esta realidad está muy relacionada con la baja adhesión terapéutica entre estos pacientes. Según reveló el Proyecto TAI, a iniciativa del Comité Científico del Proyecto TAI liderado por el Dr. Vicente Plaza y promovido por Chiesi, en España tan solo el 37,5% de los adultos con asma o EPOC mantienen una correcta adhesión o cumplimiento de su tratamiento con inhaladores y únicamente el 29% son buenos cumplidores en la recogida de la medicación.
Combatir la baja adhesión terapéutica puede contribuir a un mejor control del asma y la EPOC, a menos visitas al médico y a una mayor calidad de vida de los enfermos. Con esta finalidad Laboratorios Chiesi ha impulsado el Programa de Formación ADAGIO para proporcionar “a los profesionales sanitarios las herramientas y habilidades necesarias para evaluar el cumplimiento terapéutico de los pacientes y aplicar las medidas correctoras necesarias”, explica el Dr. Vicente Plaza, coordinador del Comité Científico del Programa de Formación ADAGIO y miembro del Comité Científico del Proyecto TAI, Director del Servicio de Neumología del Hospital Santa Creu i Sant Pau (Barcelona) y el estudio RETAI, en el que participan 27 investigadores de todo el país y en el que está previsto incluir más de 800 pacientes. Con el objetivo de determinar el alcance de la combinación de la información obtenida mediante el cuestionario TAI y la información sobre la dispensación de la medicación inhalada en las farmacias, en la adhesión terapéutica de los pacientes tratados con inhaladores.
Otras medidas adoptadas para aumentar la adherencia al tratamiento son las nuevas tecnologías, que juegan un papel clave en la práctica médica. Un ejemplo es la App gratuita para smartphones y tablets InhalCheck, que tiene por objetivo ayudar a mejorar la técnica de inhalación para contribuir a incrementar la eficacia del tratamiento. “Hemos logrado aumentar la corrección en la técnica de inhalación. Cada vez nos atrevemos a proponer el método a más gente, y de edad más avanzada”, explica Jordi Giner, DUI de Enfermería del Servicio de Neumología del Hospital de la Santa Creu i Sant Pau (Barcelona). “Permite al paciente que utiliza dispositivos de inhalación grabar cómo realizar la técnica y mandarla a su médico o enfermera para que la pueda verificar y corregir si es necesario” indica Jordi Giner.
La terapia inhalada es la vía de elección para el tratamiento de EPOC y es fundamental el correcto uso del dispositivo prescrito. Sin embargo, no siempre la inhalación se realiza de forma incorrecta, el medicamento no alcanza adecuadamente los pulmones y no actua de forma apropiada, con lo que el paciente no se beneficia del tratamiento.
De ahí la importancia de impulsar programas de investigación, de formación y herramientas que fomenten la mejora de la adhesión terapéutica en el tratamiento es clave para la recuperación de los pacientes que padecen estas enfermedades.